Muelas en apuros: historia del dolor dental
Vol. 26, núm. 2 marzo-abril 2025
Muelas en apuros: historia del dolor dental
Marine Ortiz Magdaleno y Amaury de Jesús Pozos Guillén CitaResumen
Quienes han experimentado un dolor dental saben lo desagradable que puede ser. En muchos casos, este dolor se debe a la pulpa, un tejido ubicado en un espacio hermético dentro del diente, rodeado por la dentina y el esmalte. Las enfermedades pulpares, especialmente las causadas por caries, generan una sensación de presión, ya que la pulpa está confinada en una estructura cerrada llamada cámara pulpar. Esto puede provocar un dolor extremadamente intenso.
El objetivo de este artículo es analizar las causas del dolor originado en el tejido pulpar, una molestia que puede llegar a ser una verdadera pesadilla para quien lo sufre.
Palabras clave: dolor dental, diente, pulpa, caries, tejido pulpar.
Trouble with molars: a history of tooth pain
Abstract
Anyone who has experienced dental pain knows how unpleasant it can be. In many cases, this pain is caused by the pulp, a tissue located in a sealed space inside the tooth, surrounded by dentin and enamel. Pulp diseases, especially those caused by cavities, create a sensation of pressure, as the pulp is confined within a closed structure called the pulp chamber. This can lead to extremely intense pain.
The aim of this article is to analyze the causes of pain originating in the pulp tissue, a discomfort that can become a true nightmare for those who suffer from it.
Keywords: dental pain, tooth, pulp, cavities, pulp tissue.
Historia del dolor dental
La humanidad ha padecido problemas de salud oral desde la prehistoria, buscando diversas soluciones para mitigarlos o eliminarlos. Los pueblos primitivos mostraron un interés particular en aliviar los padecimientos dentales, siendo los egipcios los primeros en desarrollar tratamientos para el dolor dental, alrededor del año 2600 a. e. c. Se ha evidenciado que, entre el 2900 y el 2750 a. e. c., los remedios consistían en remover la caries con un cincel de metal, perforando los dientes para aliviar el dolor, el cual era considerado un verdadero tormento. Pero ¿cómo era posible someterse a este procedimiento sin la existencia de anestesia dental? En aquella época, el uso de herramientas metálicas era la única alternativa para eliminar el dolor (Díaz de Kuri, 1994). Debido a la extrema incomodidad y sufrimiento que causaba, los pacientes solían ser inmovilizados en sillas, generalmente inconscientes durante el procedimiento.
Las civilizaciones antiguas también empleaban remedios herbales: el opio y el cannabis eran utilizados como analgésicos para curar el dolor. Cada cultura aliviaba el dolor dental de acuerdo con sus creencias, realizando procedimientos paliativos y alguno curativos. El conocimiento científico de la historia del dolor comenzó en el siglo xix: cuando existía una herida visible era comprensible el origen y la causa del dolor. Sin embargo, de no encontrarse una causa aparente, se creía que la persona había sido hechizada, poseída por un espíritu maligno o que los demonios se habían apoderado de su cuerpo; por ello, se pensaba que un rezo o una plegaria eliminaría el dolor (Sanfilippo 1986).
¿Qué es el dolor de muelas?
Asistir al dentista puede llegar a ser realmente atemorizante para algunas personas. Incluso, a veces, lo evitamos y prolongamos el tiempo de la consulta lo más posible, resistiendo el dolor a toda costa y autorrecetándonos medicamentos, pensando que las molestias desaparecerán en cualquier momento. No obstante, el famoso dolor de muelas indica que algo no anda bien en el diente. Por un lado, uno de sus orígenes más comunes es el tejido pulpar. Por el otro, existen diversos motivos del dolor de muelas: un golpe, una fisura en el diente, enfermedades de las encías, y el desgaste dental severo conocido como bruxismo (Iaculli et al., 2022).
La caries es una de las enfermedades infecciosas más prevalentes a nivel mundial y la principal causa del dolor de muelas. Se trata de un proceso destructivo provocado por bacterias presentes en la boca, que inicia en el esmalte1 y progresa hacia la dentina.2 Estas bacterias metabolizan los azúcares y almidones de los alimentos y bebidas, generando ácidos que atacan el componente mineral del diente, debilitando su estructura progresivamente (Bae et al., 2020). Si no se trata a tiempo, la caries puede evolucionar hasta convertirse en una lesión extensa y agresiva. Cuando alcanza el tejido pulpar, provoca irritación e inflamación, una afección conocida como pulpitis (ver figura 1). Es importante destacar que el dolor pulpar puede aliviarse con el tratamiento adecuado (Kahler et al., 2023).

Figura 1. El dolor de muelas ocasionado por el tejido pulpar es espontáneo, intenso y pulsátil, dura minutos inclusive horas.
Créditos: iStock, uso reservado.
¿Por qué es tan intenso el dolor pulpar?
La pulpa es un nervio con una alta irrigación de vasos sanguíneos y terminaciones nerviosas que mandan impulsos a nuestro cerebro, lo que puede ocasionar un dolor punzante y agudo. Es el único tejido blando dentro de la estructura del diente y se localiza en un espacio hermético conocido como cámara pulpar, que funciona como una caja fuerte protegida por el tejido más duro del cuerpo humano: el esmalte dental (Ommerborn et al., 2023).
A pesar de la dureza del esmalte, el diente se debilita debido a la pérdida gradual de minerales como el calcio y el fosfato, un proceso conocido como desmineralización. Como resultado, los dientes se vuelven más frágiles y propensos a fracturarse, y la dentina se ablanda y pierde su resistencia, lo que facilita la formación de cavidades que destruyen la estructura dental. En casos avanzados, estas lesiones pueden alcanzar la cámara pulpar, exponiendo el tejido pulpar y poniendo en riesgo la vida de la pulpa (Iaculli et al., 2022). En las primeras etapas, la caries es tan pequeña que no causa dolor. Sin embargo, si no se trata a tiempo, las bacterias continuarán avanzando, destruyendo poco a poco el diente y provocando un dolor intenso (Tong et al., 2022).
¿Existen diferentes enfermedades pulpares?
La pulpa manifiesta su estado de salud a través del dolor en diferentes intensidades: leve, moderado o severo; sin embargo, éste no necesariamente representa la gravedad de la lesión (Santos et al., 2021). Así, la pulpitis reversible ocurre cuando la pulpa está inflamada, pero después de que se elimina la caries el dolor desaparece, lo que significa que las bacterias responsables de la caries ocasionaban la dilatación de los vasos sanguíneos y, por lo tanto, el dolor; no obstante, la pulpa continua con vitalidad (Lin et al., 2020).
Si el dolor pulpar continúa a pesar de que ya se haya eliminado la caries, se diagnóstica una pulpitis irreversible, en la que la pulpa está gravemente enferma y no será capaz de retornar a un estado sano. Aquí se elimina la pulpa con un tratamiento endodóntico, conocido popularmente como matar al nervio. En casos graves pueden formarse abscesos dentales que son acúmulos de pus causados por la infección bacteriana. La pus proviene del absceso dental y fluye por una fístula (ver figura 2), que es conducto de drenaje que conecta el sitio de la infección con la superficie de la encía. El tratamiento consiste en un antibiótico para eliminar la infección, y así evitar su propagación y mantener la salud bucal (Kahler et al., 2023).
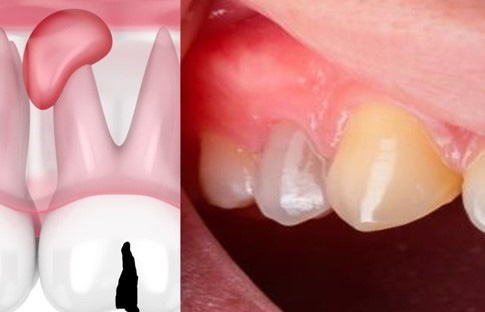
Figura 2. El absceso dental es una acumulación de pus causada por una infección bacteriana; está localizado cerca del diente afectado.
Créditos: iStock, uso reservado.
Otra enfermedad es la necrosis pulpar, que ocurre cuando las bacterias de una caries extensa e invasiva en el tejido dental y pulpar terminan con la vida de la pulpa. Entonces ésta ya no responde a los estímulos de frío y calor; es decir, el paciente no tiene la sensibilidad para sentir los cambios térmicos en el diente afectado. Al igual que en la pulpitis irreversible, el tratamiento consiste en realizar una endodoncia para eliminar el tejido pulpar muerto (Lin et al., 2020).
¿Cómo puedo saber si tengo pulpitis?
Este temible dolor pulpar resulta sumamente molesto y puede desencadenarse al masticar ciertos alimentos o al ingerir bebidas frías o calientes. Se presenta de forma repentina e intermitente (ver figura 3). El dolor pulpar es un síntoma, una experiencia sensorial y emocional desagradable que puede intensificarse hasta el punto de afectar la rutina y las actividades diarias, obligando a solicitar una consulta dental urgente para identificar y tratar la causa del dolor (Longridge y Youngson, 2019). En algunos casos, el dolor puede sentirse hasta la cabeza, el oído y la mandíbula, y suele aumentar al recostarse sobre el lado afectado debido a la presión ejercida en el área de la cara. Además, producen cambios en la coloración del diente, mal aliento, fracturas e incluso la formación de orificios (Aminoshariae y Kulild, 2021).
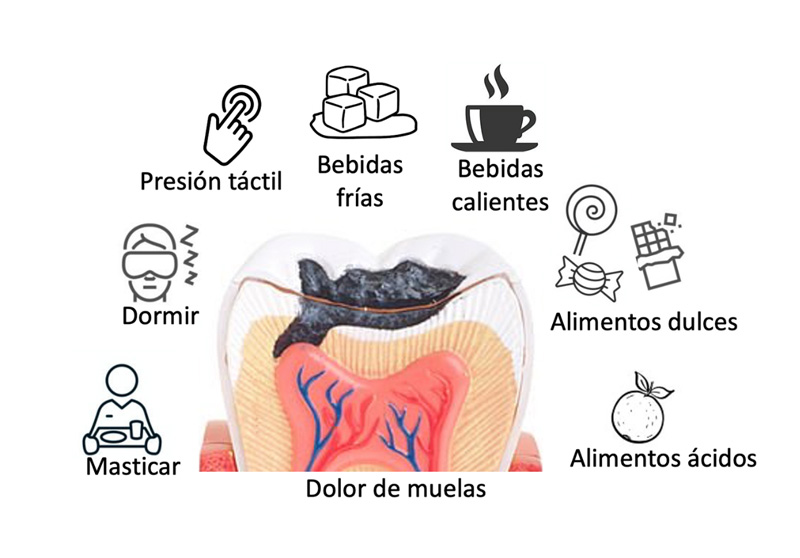
Figura 3. La caries dental ocasiona dolor de muelas, que puede iniciar al masticar o simplemente al tocarnos el diente afectado, al dormir en determinada posición, al ingerir bebidas frías o calientes, y al comer alimentos dulces y ácidos.
Créditos: iStock, uso reservado.
Los síntomas asociados con el dolor pulpar pueden variar dependiendo de la gravedad o la presencia de infección. Algunos de los más comunes incluyen dolor intenso, palpitante y persistente, hinchazón en la zona afectada, sensibilidad dental con alimentos y bebidas calientes o frías, sangrado de la encía y presencia de pus. La intensidad de los síntomas clínicos puede variar dependiendo del grado de inflamación de la pulpa, la presión en la cámara pulpar y la viabilidad de las fibras nerviosas. En casos severos, el dolor puede ser tan intenso que interfiere con la masticación y el habla. El dolor pulpar puede comenzar durante la mañana, pero en la noche empeora, porque al acostarnos la sangre fluye hacia la cabeza y la presión dentro de la cámara pulpar aumenta, con lo que se intensifica el dolor (Pigg et al., 2021).
Pruebas de vida en el tejido pulpar
Para reconocer el estado de salud de la pulpa, es decir, si la pulpa está viva o muerta, es necesario realizar varias pruebas clínicas en el diente afectado. Éstas consisten en aplicar estímulos para saber si el tejido pulpar reacciona o no. Una de las más comunes es la prueba térmica, que consiste en realizar cambios de temperatura en el diente: si el paciente tiene la sensación del cambio de temperatura en el diente significa que la pulpa está viva, en caso de que no sienta la sensación del frío o calor la pulpa está muerta. Para confirmar este diagnóstico, es indispensable que el odontólogo tome una radiografía y así identifique la profundidad de la caries y su cercanía con la cámara pulpar, que alberga al tejido pulpar (Ommerborn et al., 2023).
Recubrir la pulpa para mantener su vitalidad
En caso que la caries no alcance la cámara pulpar, pero se encuentre muy próxima, es recomendable colocar un material dental conocido como base cavitaria. Este material recubrirá indirectamente a la pulpa de manera preventiva para evitar lesiones irreversibles y así preservar su vitalidad. Las bases cavitarias, además de proteger a la pulpa, estimulan la formación de dentina, y funcionan como materiales de aislamiento para evitar sentir los cambios bruscos de temperatura, que agreden a la pulpa (Pergolizzi et al., 2023).
Pero ¿qué pasa si la caries logra atravesar la cámara pulpar por un pequeño orificio? Entonces el dolor se intensificará debido a que la pulpa queda expuesta, y será necesario realizar un recubrimiento pulpar directo, el cual consiste en colocar un material dental en contacto directo con el tejido pulpar para lograr preservar su vitalidad. Es recomendable que este tipo de procedimientos se realice en pacientes jóvenes, cuya lesión fue producida por un traumatismo accidental o al momento de eliminar la caries, y siempre y cuando sean atendidos lo más pronto posible. Es importante señalar que el éxito de recubrir de manera directa la pulpa depende del tamaño de su exposición (Tedesco et al., 2020). En el caso de la exposición pulpar muy extensa es necesario realizar el tratamiento endodóntico: se anestesia de manera local el diente y se hace una cavidad en el diente llamada acceso pulpar, que permite la entrada para los instrumentos que eliminan el tejido pulpa (Tong et al., 2022).
¿Cómo cuidar el tejido pulpar?
Es necesario mantener los dientes sanos para evitar las enfermedades pulpares. La prevención y la higiene oral es la mejor manera para evitar daños en los dientes. Las recomendaciones son: cepillarse los dientes después de cada comida utilizando el cepillo adecuado, no ingerir excesos de alimentos ácidos y azucarados, acudir al dentista mínimo una vez al año. En caso de tener un dolor de muelas es importante ir lo antes posible al dentista, quien revisará e identificará la causa del dolor y así realizará el tratamiento adecuado.
Conclusión
La pulpitis es una dolorosa inflamación del tejido pulpar y su principal causa es la caries. Mantener una adecuada higiene oral es clave para evitar su presencia. Las características de este dolor dependen de las condiciones del estado de salud de la pulpa, por lo que la importancia de un diagnóstico temprano se traduce en poder realizar un tratamiento conservador en el diente afectado y evitar sufrir de mucho dolor.
Referencias
- Aminoshariae, A., y Kulild, J. C. (2021). Current concepts of dentinal hypersensitivity. Journal of Endodontics, 47(11), 1696-1702. https://doi.org/10.1016/j.joen.2021.07.011.
- Bae, Y. C., y Yoshida, A. (2020). Morphological foundations of pain processing in dental pulp. Journal of Oral Science, 62(2), 126-130. https://doi.org/10.2334/josnusd.19-0451.
- Díaz de Kuri, M. V. (1994). El nacimiento de una profesión: La odontología en el siglo xix en México. fce; unam.
- Iaculli, F., Rodríguez-Lozano, F. J., Briseño-Marroquín, B., Wolf, T. G., Spagnuolo, G., y Rengo, S. (2022). Vital pulp therapy of permanent teeth with reversible or irreversible pulpitis: An overview of the literature. Journal of Clinical Medicine, 11(14), 4016. https://doi.org/10.3390/jcm11144016.
- Kahler, B., Taha, N. A., Lu, J., y Saoud, T. M. (2023). Vital pulp therapy for permanent teeth with diagnosis of irreversible pulpitis: Biological basis and outcome. Australian Dental Journal, 68(Suppl. 1), 110-122. https://doi.org/10.1111/adj.12997.
- Lin, L. M., Ricucci, D., Saoud, T. M., Sigurdsson, A., y Kahler, B. (2020). Vital pulp therapy of mature permanent teeth with irreversible pulpitis from the perspective of pulp biology. Australian Endodontic Journal, 46(1), 154-166. https://doi.org/10.1111/aej.12392.
- Longridge, N. N., y Youngson, C. C. (2019). Dental pain: Dentine sensitivity, hypersensitivity and cracked tooth syndrome. Primary Dental Journal, 8(1), 44-51. https://doi.org/10.1177/205016841900800101.
- Ommerborn, M. A., Özbek, A., Grunwald, M., Depprich, R. A., Walentek, N. P., Franken, M., y Schäfer, R. (2023). Effects on general pain perception and dental pulp sensibility in probable sleep bruxism subjects by experimentally induced pain in a pilot study. Scientific Reports, 13(1), 5836. https://doi.org/10.1038/s41598-023-33019-z.
- Pergolizzi, J. V., Magnusson, P., LeQuang, J. A., Gharibo, C., y Varrassi, G. (2020). The pharmacological management of dental pain. Expert Opinion on Pharmacotherapy, 21(5), 591-601. https://doi.org/10.1080/14656566.2020.1718651.
- Pigg, M., Nixdorf, D. R., Law, A. S., Renton, T., Sharav, Y., Baad-Hansen, L., y List, T. (2021). New international classification of orofacial pain: What is in it for endodontists? Journal of Endodontics, 47(3), 345-357. https://doi.org/10.1016/j.joen.2020.12.002.
- Sanfilippo, J. (1986). Historiografía de la odontología mexicana. Boletín Mexicano de la Historia y Filosofía de la Medicina, 9(58).
- Santos, J. M., Pereira, J. F., Marques, A., Sequeira, D. B., y Friedman, S. (2021). Vital pulp therapy in permanent mature posterior teeth with symptomatic irreversible pulpitis: A systematic review of treatment outcomes. Medicina, 57(6), 573. https://doi.org/10.3390/medicina57060573.
- Tedesco, T. K., Reis, T. M., Mello-Moura, A. C. V., da Silva, G. S., Scarpini, S., Floriano, I., Gimenez, T., Mendes, F. M., y Raggio, D. P. (2020). Management of deep caries lesions with or without pulp involvement in primary teeth: A systematic review and network meta-analysis. Brazilian Oral Research, 35, e004. https://doi.org/10.1590/1807-3107bor-2021.vol35.0004.
- Tong, H. J., Seremidi, K., Stratigaki, E., Kloukos, D., Duggal, M., y Gizani, S. (2022). Deep dentine caries management of immature permanent posterior teeth with vital pulp: A systematic review and meta-analysis. Journal of Dentistry, 124, 104214. https://doi.org/10.1016/j.jdent.2022.104214.
Recepción: 2023/09/30. Aprobación: 2024/10/07. Publicación: 2025/03/11.


